Una úlcera por presión (úlcera decúbito) es una lesión localizada en la piel y/o el tejido circundante, usualmente sobre una prominencia ósea. Este tipo de úlcera es el resultado de presión, o presión en combinación con cizallamiento (2). La presión previene la circulación adecuada de la sangre, y produce la muerte celular, la necrosis del tejido y el desarrollo de úlceras. Los usuarios de sillas de ruedas o las personas confinadas a una cama (por ejemplo, después de una cirugía o una lesión) están especialmente en riesgo.
Causa importante de morbilidad
Las úlceras por presión son una causa importante de morbilidad y mortalidad, especialmente para las personas con deterioro sensorial, inmovilidad prolongada o edad avanzada. Los lugares más comunes de úlceras por presión son las prominencias óseas, como codos, talones, tobillos, hombros, la espalda y la parte posterior de la cabeza.
Clasificación
Las úlceras por presión se clasifican de acuerdo al grado de daño observado en el tejido. En 2009 el panel de asesoramiento EPUAP-NPUAP acordó la existencia de cuatro niveles de lesiones (3):
Categoría/Etapa I: Enrojecimiento no blanqueable de piel intacta
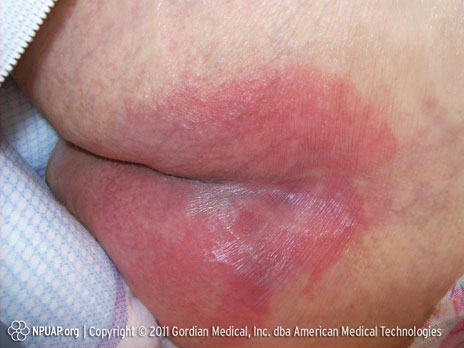
Nalgas, Etapa I, Derechos de NPUAP & usado con permiso.
Piel intacta con eritema no blanqueable de un área localizada, usualmente sobre una prominencia ósea. También pueden presentarse descoloración de la piel, calor, edema, endurecimiento o dolor. La piel con pigmentación oscura puede no tener blanqueamiento visible.
Categoría/Etapa II: Pérdida parcial del grosor de la piel o ampolla
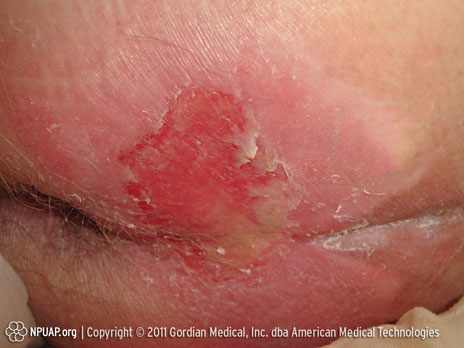
Nalgas, Etapa II, Derechos de NPUAP & usado con permiso.
Pérdida parcial del grosor de la dermis que se presenta como una úlcera abierta poco profunda con el lecho de la herida de color rojo-rosado, sin desprendimiento. También puede presentarse como una ampolla intacta o abierta/rota con relleno sérico o relleno sérico-sanguíneo.
Categoría/Etapa III: Pérdida total del grosor de la piel (grasa visible)
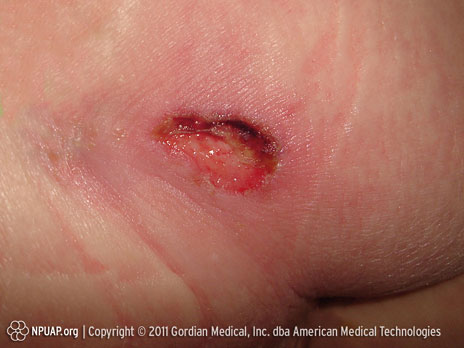
Isquio, Etapa III, Derechos de NPUAP & usado con permiso.
Pérdida total del grosor del tejido. Puede haber grasa subcutánea visible, pero sin exposición del hueso, tendón o músculo. Puede haber algunas escaras. Puede incluir despegamiento y tunelización.
Categoría/Etapa IV: Pérdida total del grosor del tejido (músculo/hueso visible)
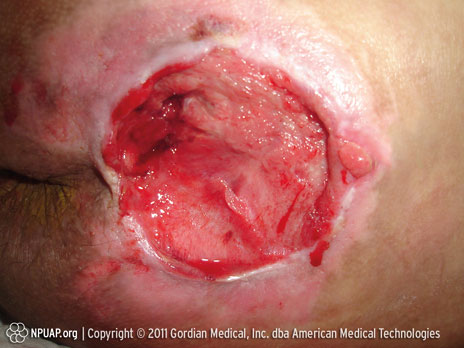
Sacrocoxis, Etapa IV, Derechos de NPUAP & usado con permiso.
Pérdida total del grosor del tejido con exposición de hueso, tendón o músculo. Puede haber desprendimiento o escaras. A menudo incluye despegamiento y tunelización.
Necesidades de tratamiento (2,3)
- La presión debe aliviarse o eliminarse mediante las medidas adecuadas.
- La atención de heridas debe optimizarse mediante:
- Desbridamiento del tejido necrótico
- Limpieza adecuada de la herida y la piel circundante
- Uso de vendas adecuadas para la cicatrización de heridas húmedas
Las vendas adecuadas para heridas para úlceras por presión son vendas de espuma o alginato con absorción superior y propiedades de manejo del exudado, como Biatain Silicone o venda de espuma Biatain Adhesivo o venda Biatain Alginate. Una venda que libera plata, como Biatain Ag, puede ayudar a prevenir o resolver la infección de la herida.
Si la herida duele, una venda húmeda de espuma cicatrizante de heridas con contenido de ibuprofeno como Biatain Ibu es una buena opción. El uso de Biatain Ibu está respaldado por varios estudios controlados aleatorizados. (4-6)
Descargue nuestros consejos para prevenir, evaluar y tratar las úlceras por presión:
Úlceras por presión, prevención y tratamiento: Una guía rápida de Coloplast (pdf)